化疗对消化系统恶性肿瘤患者血糖影响的临床观察
 报告如下。
报告如下。
1 资料与方法
1. 1 一般资料 选取2013年6月~2016年6月收治的60例消化系统恶性肿瘤患者进行临床研究, 其中男31例, 女29例, 年龄最大81岁, 最小36岁, 平均年龄53.2岁, 病情分型:23例为食管癌, 20例为胃癌, 8例为结肠癌, 6例为直肠癌, 3例为肝癌。所有患者均接受血常规、空腹血糖、空腹C-肽、空腹胰岛素等项目检查, 均为自愿参与研究并签署知情同意书。
1. 2 方法 视患者病情制定合适的化疗方案, >70岁的老年患者使用单药为主的方案进行化疗, 化疗药物主要采用奥沙利铂、顺铂、奈达铂、氟尿嘧啶类以及紫杉类等。所有患者均使用5-羟色胺3(5-HT3)受体拮抗剂进行止吐治疗。抽血前要求患者不予进食, 不激烈运动及不输液。试验前1 d不过分限制患者碳水化合物的摄入量 , 要求患者禁食刺激性食 物;试验前10~16 h不能进食或输注葡萄糖注射液;试验前应禁用糖皮质激素、噻嗪类利尿药、水杨酸制剂、口服避孕药等约1周;试验前休息30 min, 剔除其他引起血糖升高的继发因素, 如内分泌疾病等。
1. 3 观察指标 比较患者初次化疗及化疗4个周期前后空腹C-肽、空腹胰岛素和空腹血糖水平变化情况。
1. 4 统计学方法 采用SPSS17.0统计学软件对数据进行统计分析。计量资料以均数± 标准差( x-±s)表示, 采用t检验。P<0.05表示差异具有统计学意义。
2 结果
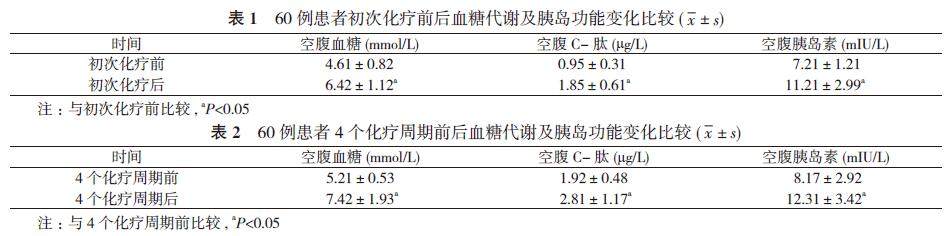
2. 1 初次化疗前后血糖代谢及胰岛功能变化比较 初次化疗前, 空腹血糖、空腹C-肽、空腹胰岛素分别为(4.61±0.82)mmol/L、
(0.95±0.31)μg/L、(7.21±1.21)mIU/L, 初次化疗后上述指标分别为(6.42±1.12)mmol/L、(1.85±0.61)μg/L、(11.21±2.99)mIU/L,
初次化疗后, 患者空腹血糖、空腹C-肽和空腹胰岛素水平均较化疗前显著提高, 差异具有统计学意义(P<0.05)。见表1。
2. 2 4个化疗周期前后血糖代谢及胰岛功能变化比较 4个化疗周期前, 空腹血糖、空腹C-肽、空腹胰岛素分别为(5.21±0.53)mmol/L、(1.92±0.48)μg/L、(8.17±2.92)mIU/L,
4个化疗周期后上述指标分别为(7.42±1.93)mmol/L、(2.81± 1.17)μg/L、(12.31±3.42)mIU/L, 4个化疗周期后, 患者空腹血糖、空腹C-肽和空腹胰岛素水平均较4个化疗周期前显著提高, 差异具有统计学意义(P<0.05)。见表2。
3 讨论
目前临床工作中, 恶性肿瘤已经成为威胁我国居民健康的主要原因, 而化疗是治疗恶性肿瘤的常用手段, 化疗药物特异性不强, 且以细胞毒性药物为主, 对肿瘤组织和正常机体组织均有杀伤作用[9-13]。经研究表明[14], 化疗可诱发患者体内糖代谢变化, 据有关资料显示[2], 化疗药物会直接损害胰岛B细胞, 影响糖代谢。消化系统恶性肿瘤患者在进行化疗的过程中, 会出现血糖升高的现象, 进而产生胰岛素抵抗。从胰岛B细胞释放出来的胰岛素, 是机体中唯一可用于降低血糖的蛋白质激素[3]。C-肽的半衰期长于胰岛素, 外周循環抗体、外源性胰岛素均会对血糖检测结果产生一定的影响, 患者进行胰岛素治疗, 胰岛素抗体的测定则不会对C-肽产生影响, 所以认为, C-肽可作为测定胰岛素分泌水平的参考指标[15-17]。有文献显示[4], 消化系统恶性肿瘤患者在化疗的不同阶段, 其血糖指标具有显著改善, 长期化疗会对体内空腹C-肽和空腹胰岛素水平产成影响, 不断升高造成胰岛素抵抗, 随着化疗周期的延长, 导致更多的患者出现糖耐量受损的现象。
现今研究中, 并不明确化疗药物致使患者血糖升高的具体机制, 分析可知主要包括[18-20]:①化疗会损伤胰岛B细胞, 降低胰岛素的合成与分泌能力, 进而导致血糖代谢缓慢;②化疗会损害肝肾功能, 削弱肝糖原的合成与贮存能力, 降低胰高血糖素降解;③化疗药品紫杉醇能加速胰岛B细胞的灭亡, 通过促进和一氧化碳的结合, 降低顺乌头酸酶活性, 阻断去氧核糖核酸链, 侵扰胰岛B细胞, 使其逐渐凋亡, 化疗药品多西他赛对细胞质运输途径的微管功能会起到一定的削弱作用, 进而导致胰岛素分泌减少[5], 降低血液中胰岛素水平, 损害胰岛B细胞, 导致发生糖尿病;④紫杉醇需与甾体类药物联合应用, 所以会造成血糖大幅度升高。化疗造成血糖升高的原因还包括其他诸多因素的共同作用所致, 机体自身因素也是其原因之一。
本研究对象主要是消化系统恶性肿瘤患者, 结果显示化疗药物引起血糖异常(主要是血糖升高), 部分患者化疗后被诊断为糖尿病, 与研究结果一致, 进而表明化疗对消化系统恶性肿瘤患者糖代谢的影响, 具有一定的临床意义。
综上所述, 消化系统恶性肿瘤的化疗时间与药物均会对糖代谢和胰岛素功能造成一定程度的影响, 化疗过程中必须对患者的血糖相关指标进行实时检测, 确保异常情况及时发现并及早处理, 以防糖尿病。化疗对消化系统恶性肿瘤患者血糖影响的原因、化疗时是否应提早进行干预性治疗以防血糖代謝异常等问题, 有待研究学者进一步深入探讨。
参考文献
[1]高琳, 叶山东. 2型糖尿病合并恶性肿瘤的临床特点分析. 中华糖尿病杂志, 2015, 23(10):873-876.
[2]吕秀娟, 陈新, 王艳, 等. 小剂量甲泼尼龙在恶性肿瘤合并糖尿病患者中的应用价值. 中国药物经济学, 2016, 11(11):84-86.
[3]谢薇, 靳纪强. 观察平消胶囊合并化疗治疗消化系统恶性肿瘤的疗效. 中国继续医学教育, 2016, 8(30):177-178.
[4]张雪刚, 柯贤胜. 卡培他滨联合奥沙利铂治疗进展期老年胃癌患者的疗效和安全性. 实用临床医药杂志, 2014, 18(11):109.
[5]张炜炜, 方明治, 李敏, 等. 化疗对恶性肿瘤患者血糖代谢的影响. 现代肿瘤医学, 2012, 20(2):427-429.
[6]戴月娣, 陶莉, 胡夕春, 等. 化疗对恶性肿瘤合并糖尿病患者血糖的影响. 临床肿瘤学杂志, 2008, 17(3):254-257.
[7]魏淑青, 于懿, 古晓东, 等. 化疗对恶性肿瘤患者的血糖影响的初步观察. 现代生物医学进展, 2007, 7(6):899-900.
[8]田力, 杨平, 聂青, 等. 化疗对恶性肿瘤患者血糖代谢的影响. 转化医学杂志, 2008, 21(1):16-18.
[9]朱学庆, 王跃华, 李亮亮. 化疗对恶性肿瘤患者血糖水平的影响. 肿瘤药学, 2012(6):452-455.
[10]宋作顺, 曹成海. 化疗对恶性肿瘤患者血糖影响的临床观察. 中华肿瘤防治杂志, 2015, 22(16):1335-1336.
[11]聂春兰, 黄新恩, 严波, 等. 恶性肿瘤患者化疗前后血糖变化的临床观察. 现代生物医学进展, 2012, 12(9):1702-1703.
[12]戴朝霞, 宋磊, 王冰, 等. TP方案化疗对恶性肿瘤患者血糖代谢的影响. 中国微生态学杂志, 2009, 21(3):267-268.
[13]汤月华, 张云雷, 陈红, 等. 化疗对恶性肿瘤患者空腹血糖和糖化血红蛋白的影响. 江苏医药, 2015, 41(18):2162-2163.
[14]蔡晓君, 张正文. 恶性肿瘤化疗对血糖的影响. 中国血液流变学杂志, 2013(4):671-672.
[15]刘凯丽, 张军宁, 彭小波, 等. 放、化疗对恶性肿瘤患者血糖代谢的影响. 中国血液流变学杂志, 2012(4):620-623.
[16]彭小波. 放化疗对恶性肿瘤患者血糖代谢的影响. 苏州大学, 2011.
[17]刘飞, 经萍, 杭兆康, 等. 化疗药物对恶性肿瘤患者血糖指标的影响. 现代医学, 2012, 40(3):331-333.
[18]李笑秋, 孙国平. 化疗药物对恶性肿瘤患者血糖水平的影响. 青岛医药卫生, 2014, 46(3):194-195.
[19]王丽华. 恶性肿瘤化疗患者糖化血红蛋白和空腹血糖观察. 河南职工医学院学报, 2015(5):579-580.
[20]闫晶. 化疗药物对恶性肿瘤患者血糖水平的影响分析和处理. 中国实用医药, 2014, 9(30):142-143.
[收稿日期:2017-02-14]
